Что такое синдром диабетической стопы?
Синдром диабетической стопы (СДС) — это одно из наиболее тяжёлых и распространённых осложнений сахарного диабета. Он представляет собой комплекс патологических изменений в стопах и голенях, который возникает из-за поражения нервов и кровеносных сосудов на фоне длительно повышенного уровня глюкозы в крови. Основные проявления СДС — это язвы, гнойно-некротические процессы и инфекционные поражения, которые могут привести к ампутации конечности.
Причины возникновения синдрома диабетической стопы
Развитие СДС обусловлено двумя основными механизмами, которые часто действуют одновременно:
- Диабетическая нейропатия: Поражение периферических нервов. Нейропатия приводит к нескольким ключевым проблемам:
- Снижение чувствительности: Пациенты перестают чувствовать боль, температуру, давление. Мелкие травмы (порезы, мозоли, ссадины, ожоги) остаются незамеченными и не лечатся своевременно.
- Деформация стопы: Из-за ослабления мышц и связок стопа деформируется, образуются зоны избыточного давления, что способствует появлению язв.
- Нарушение потоотделения: Кожа стоп становится сухой, растрескивается, что облегчает проникновение инфекции.
- Диабетическая ангиопатия: Поражение кровеносных сосудов. Ангиопатия ухудшает кровоснабжение стоп, что приводит к:
- Ишемии (кислородному голоданию) тканей: Из-за сужения и закупорки сосудов кожа и мягкие ткани не получают достаточного питания и кислорода. Это замедляет заживление даже небольших ран.
- Слабости иммунитета: Приток лейкоцитов и других защитных клеток к поражённым участкам нарушается, поэтому любая ранка легко инфицируется и превращается в гнойную язву.
Симптомы и признаки синдрома диабетической стопы
Симптомы СДС могут развиваться постепенно, и их важно не пропустить. К ранним признакам относятся:
- Снижение чувствительности (онемение, покалывание, жжение) в стопах.
- Изменение цвета кожи (бледность, синюшность или покраснение).
- Сухость кожи, шелушение, образование мозолей и натоптышей.
- Деформация пальцев или всей стопы.
- Ощущение холода в ногах, даже в тёплом помещении.
К более поздним и опасным симптомам относятся:
- Появление язв (часто безболезненных) на подошве, пальцах или пятке.
- Плохо заживающие раны, которые могут иметь гнойные выделения.
- Ограниченный некроз (отмирание тканей) или гангрена.
- Изменение формы ногтей (утолщение, врастание).
- Сильные боли в ногах в покое и при ходьбе (характерно для ишемической формы).
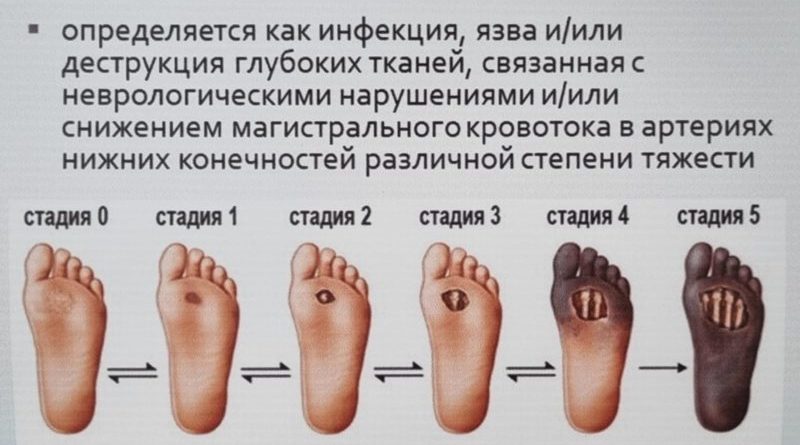
Классификация по Вагнеру (Wagner)
Для оценки тяжести поражения и выбора тактики лечения врачи часто используют классификацию по Вагнеру, которая включает 6 степеней:
- 0 степень: Нет видимых язв, но есть факторы риска (деформации стопы, мозоли).
- 1 степень: Поверхностная язва, затрагивающая только кожу.
- 2 степень: Глубокая язва, проникающая до сухожилий, суставов или костей, но без признаков абсцесса.
- 3 степень: Глубокая язва с абсцессом, остеомиелитом (инфекцией кости) или септическим артритом.
- 4 степень: Локальная гангрена (отмирание тканей) части стопы.
- 5 степень: Обширная гангрена всей стопы, требующая ампутации.
Профилактика синдрома диабетической стопы
Профилактика — это ключевой аспект. Она начинается с контроля уровня сахара в крови и включает в себя ежедневный уход за ногами:
- Ежедневный осмотр ног: Осматривайте стопы, включая межпальцевые промежутки, с помощью зеркала. Ищите порезы, ссадины, покраснения, волдыри или мозоли.
- Правильная гигиена: Ежедневно мойте ноги тёплой водой с мягким мылом и тщательно вытирайте, особенно между пальцами. Не используйте слишком горячую воду, чтобы избежать ожога (из-за сниженной чувствительности).
- Увлажнение: Используйте кремы для ног без отдушек, избегая межпальцевых промежутков, чтобы кожа не трескалась.
- Правильная обувь: Носите комфортную, широкую обувь из натуральных материалов. Перед тем как надеть, всегда проверяйте обувь изнутри на наличие посторонних предметов или неровностей.
- Регулярный педикюр: Стригите ногти ровно, не закругляя углы. Не используйте бритвы или лезвия для удаления мозолей; используйте пемзу.
- Немедленное обращение к врачу: При любых, даже самых незначительных, повреждениях кожи стоп.
Лечение
Лечение СДС должно быть комплексным и проводиться под наблюдением эндокринолога, хирурга и подолога. Оно включает:
- Контроль гликемии: Нормализация уровня сахара в крови — обязательное условие для успешного заживления.
- Хирургическая обработка язв: Регулярное удаление некротизированных тканей для очищения раны и активации процессов заживления.
- Разгрузка стопы (Offloading): Защита язвы от давления с помощью специальных повязок, ортопедической обуви или костылей, чтобы рана могла зажить.
- Антибактериальная терапия: Применение антибиотиков для борьбы с инфекцией.
- Улучшение кровотока: В тяжёлых случаях может потребоваться сосудистая хирургия для восстановления кровоснабжения стопы.
- Специализированные перевязочные средства: Использование современных повязок и гелей, которые способствуют заживлению.
Синдром диабетической стопы — это серьёзное осложнение, но его можно предотвратить и успешно лечить при условии внимательного отношения к своему здоровью, строгого контроля диабета и своевременного обращения к специалистам.

